私のPCには「医療画像」として、診療した患者の資料ファイルが記録されている。教科書ではなかなか見られない実臨床の生写真が多いので、臨床記録として保存するだけでなく、大学医学部から研修に来る研修医や、実習に来る医学生にlectureする時に見せている。こうした記録は、自分の経験知として繰り返し反芻し、次に出会うだろう新しい患者の診断にも役立っている。
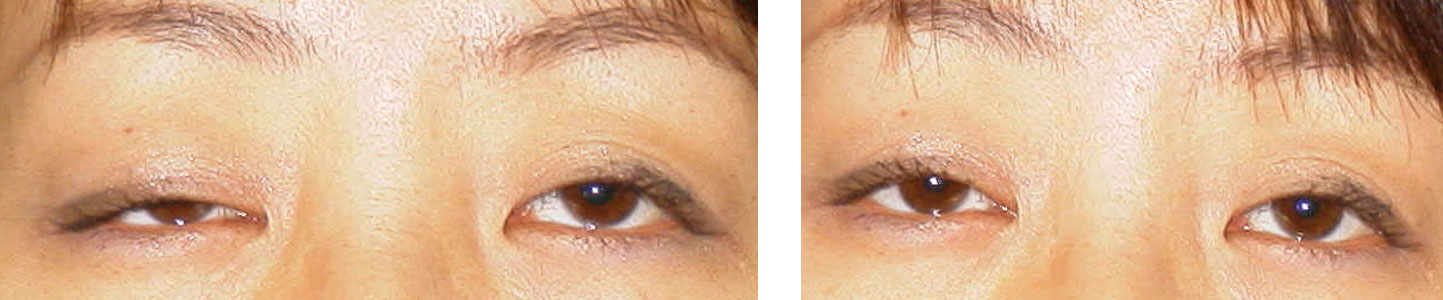
以下の写真は、眼瞼下垂を主訴として初診した患者を診療した際に撮ったもので、エドロホニウムクロライドを使ったTensilon testを行い、右の写真のように改善した際のものである。解説するまでもなく、患者は筋無力症で、胸腺腫も合併していた。こうした症例は、大学病院にいても、神経内科以外の診療科では経験する医師は少ないだろうし、クリニックレベルで見ることは稀だ。私のところでも開業以来数例に留まる。研修医の研修期間は2~4週、学生実習は大体3~4日なので、その間にこうした患者に出くわすことはほとんどないため、教育用資料として大事にしている。
ササダニ
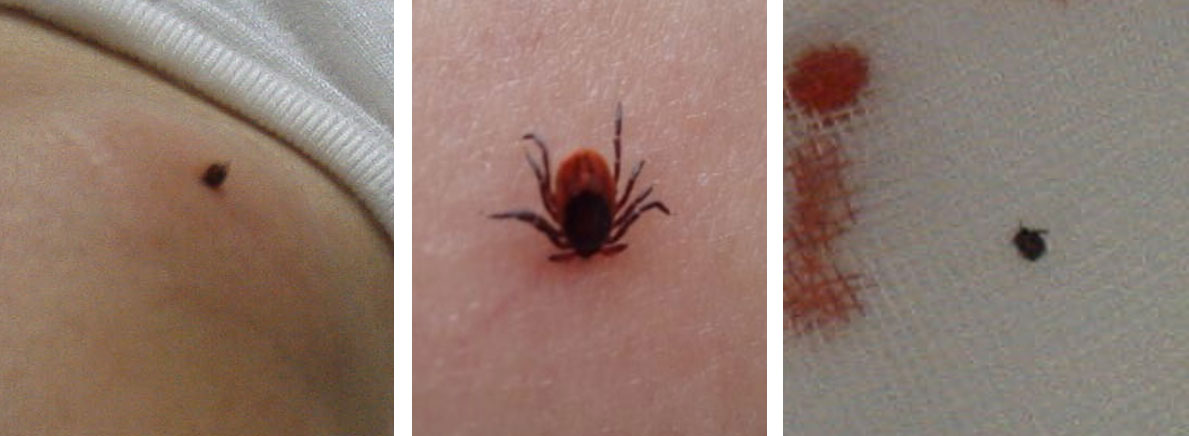
50代の女性が外来受診した。大変健康そうで、趣味は山歩きとのことだったが、笑いながら、「先生、ダニが頭を突っ込んじゃって、外れないのでメスで切って出して欲しいんです」とお願いされた。
話を聞くと、神奈川県の足柄山をトレッキングしていた時に、笹が生えている丘を越えたのだが、どうもその時にササダニに噛まれたというのだ。しかも、今回が2回目だという。
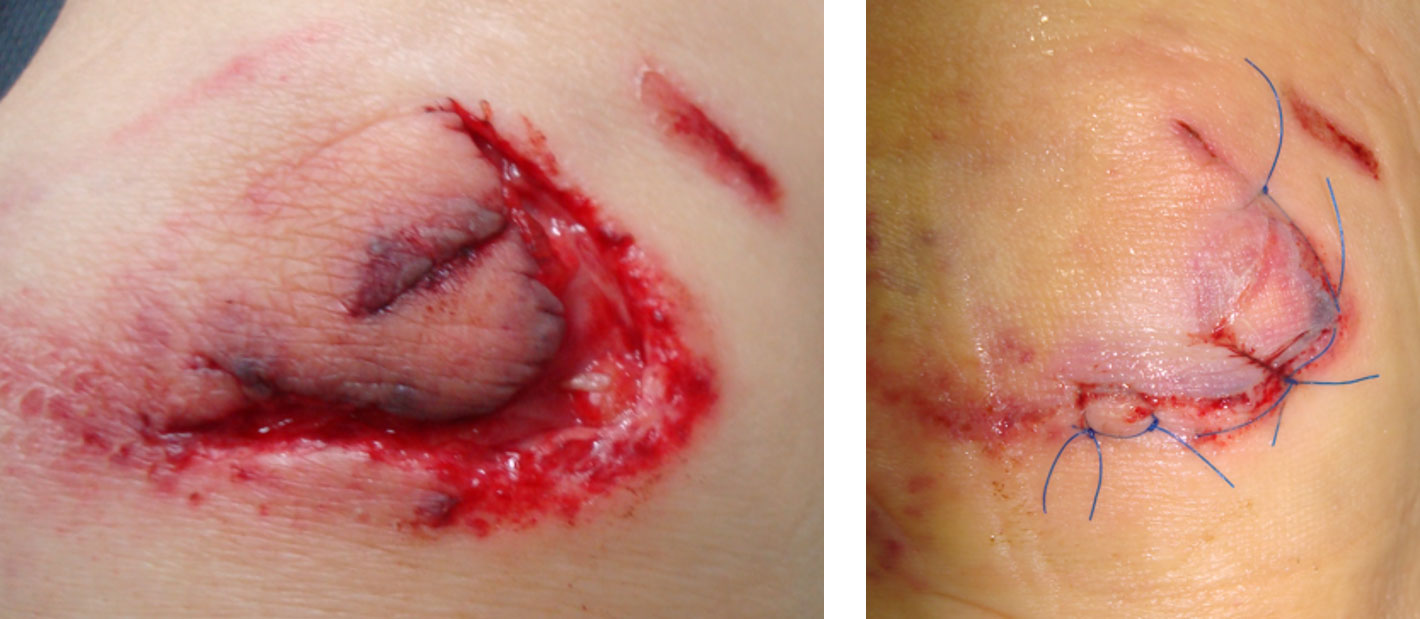
「前回は慌てて引っ張って取ろうとしたのですが、ササダニは筋肉まで入り込んでがっちり噛みついているもので、身体の部分は取れたんですが、頭が残ってしまってあとで大変なことになったんです。それで、今回は病院で取ってもらおうと思って来ました」とのことだった。見るとセーターを脱いだ肩に見事に喰いついたダニが直立していた。私が撮った写真(左)では見にくいが、文献を見ると頭を潜り込ませている様子が良くわかる(写真中)。右の写真は切除後だ。メスを当てたダニの身体は硬くてギリギリと擦れる。皮膚を切開し筋層まで開いてダニの全体を取り出したのだが、多分1、2針縫ったと記憶している。
もともと私は外科志望だったので、開業してからも裂傷や化膿性紛瘤の切開排膿処置など、患者が希望すればやっていた。開業当初は2000人のコミュニティに私しか開業医がいなかったので、プライマリ・ケア医として何でもやった。0歳児から児童まで小児も診ていたが、そのうち小児科専門医が次々と近くで開業したので、こちらで診る機会が減った。外科処置も、開業以来徐々に増えていた外来患者が急に多くなって、診療時間中に内科患者と一緒に診る時間がなくなってきたために、次第に近くの外科に行ってもらうようになった。以前は必ず定期的にオートクレーブで滅菌処理をした手術器具を用意していたが、若林5丁目に転居してからは内科以外の診療はすっかりやめてしまった。
上の写真は70代のうつ病の女性患者だったが、この方のご主人を看取ったご縁で、自宅の玄関で躓いて膝が切れた、と娘さんと一緒に来院した時に処置したものだ。「先生の他に近くのお医者さんを知らないので」と来た患者を帰すわけにいかないと思ったのだろう、まだ若くてエネルギーだけは有り余っていたから、何とかしてあげようと看護師を助手にして縫い始めた。しかし、裂傷は創が脆弱で難しく、恐らく40分くらいかかったと思うが、終わって包帯を巻いた時には疲れ切っていた。幸い感染もなく創はきれいに治癒して患者にも家族にも喜ばれたが、地域の外科開業医が増えて次第にこうした患者を診る機会はなくなっていった。
日本紅斑熱
馬原医院(徳島県阿南市)の馬原文彦院長が世界で初めて報告した、ダニが媒介するリケッチア感染症がJapanese spotted fever(日本紅斑熱)だ。病原リケッチアは1986年患者血清から分離されRickettsia japonicaと命名されている。
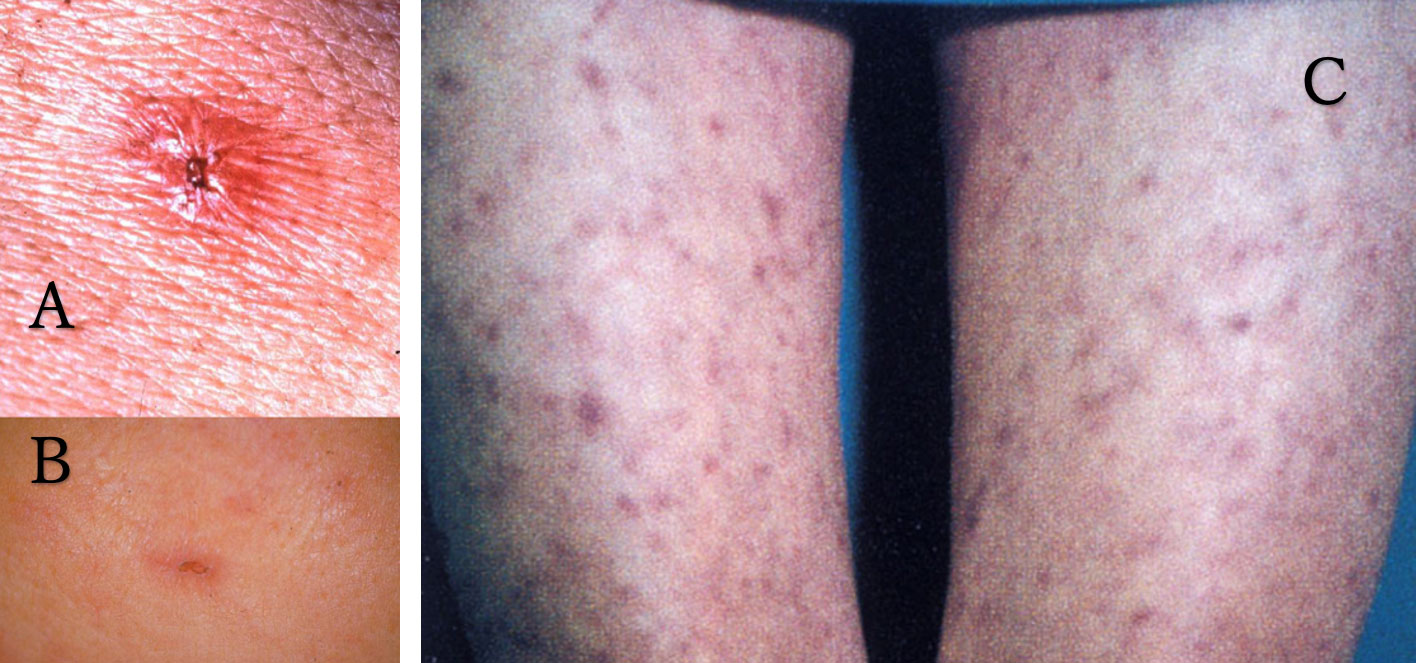
臨床所見は、高熱(弛張熱)、紅斑、マダニによる刺し口(eschar)が特徴で、Weil-Felix反応でOX2抗原に対し抗体価の上昇を認める。以下の写真Aは典型的な刺し口、数日するとBのように薄くなり分からなくなるので注意が必要だ。Cは患者大腿部の紅斑だが、説明にはhemorrhagic skin spotsとあるので、紅斑から紫斑までが混在しているようだ。
心臓外科医だった馬原院長が最初に出会った患者は、1980年3月に開業して4年後だったという。1984年の5月に「山でダニに刺されてから高熱と発疹が出た」と63歳の農家の主婦が来院し、有床診療所の病室に入院させてβラクタムとアミノグリコシッドを投薬したが効果はなく、そのうち自然に症状が消退して2週間で退院となった。ところが、同じ5月と8月に立て続けに同様な症状の患者が相次いで入院し、よく聞くと患者全員が同じ山に入って農作業をしていたという。そのうちの2例にはダニの刺し口が見つかった。当初ツツガムシ病が疑われてWeil-Felix反応を行ったが、ツツガムシ病で陽性になるはずのOXKが陰性で、当時は正常値も不明であったOX2が陽性であり、これはおかしいという馬原院長のhunchが働いて深く探って行ったところ、今まで報告がなかった紅斑熱群リケッチア症と分かった。馬原院長はこの病気に「日本紅斑熱(Japanese spotted fever)の名称を提案し、国際的に認知されることとなった。
当初は日本では発生数が少なく、日本の中部から西南部の温暖な気候風土の地域に見られる疾患とされていたが、1999年の感染症法改正に伴って届出が必要とされて以来症例数は増え、北海道を除く沖縄から青森県まで広く日本中で見られる疾患であると認知されるようになった。2007-2016年には1765例の報告があり、うち届出時点の死亡例は16例(致死率0.91%)となっている。
幸いに最初の治療無効の轍を踏むことなく、2例目以降の入院患者にドキシサイクリンが投与されて有効性が確認され、現在ではテトラサイクリン系に加えてニューキノロン系抗生剤も治療薬/併用薬として選択が可能となっている。重症例、死亡例もあることから、早期診断、早期治療が必要なのはいうまでもない。馬原院長は、なぜマハラ病と名付けなかったのか、という問いかけに「近年の重症例、死亡例の報告に接するたびに、私の名前で苦しむ人がいないことに安堵の念を抱いている」と答えた。まさに臨床医としての謙虚さ、患者に対する真摯な態度に感銘を受ける。
臨床医が何事かを発見する時には、神が采配されたように、その医師のもとに立て続けにお告げをぶら下げた患者が訪れる。医学の歴史を紐解くと、パーキンソン病、アルツハイマー病などそうした例は枚挙にいとまがない。
以前「医の心-先輩医師に学ぶⅢ」で紹介したが、東京都老人医療センター名誉院長(東京大学名誉教授)豊倉康夫先生がお話しされた言葉がある。
「臨床医としていろいろ心掛けるべきことについて二つだけ申し上げたいのです。『私はただの臨床家ですから』とか、『どうせ臨床家ですから』という、一見卑下したような言葉は絶対に使ってはならない。それは臨床医学に対する冒涜ですよ。あらゆるサイエンスのなかで、臨床医学ほど高度の難しい学問はない。それを実践し、研究しているのだという確固とした信念と誇りを臨床家は持つべきと思います」
「それからもう一つは、大学退官の時の最終講義で言ったことですけれども、一度見てもあまり意味をつけるな。ただ記憶しておけ。二度見たら何かあると思え。それがほとんどの教科書に書いてあることかもしれないけれども、まれにはだれも気がついていないことがある。三度見たら、それはただごとではない、必ず何ものかであるということを言ったのです。臨床はそういうことなのかもしれませんね」
最近の医療に関するニュースを見聞きすると、経済や金儲け、年収がいくらだ、楽に稼げるだ、直美だ、直産だ、都市部に開業するならペナルティを課すだ、薬は二流品で我慢しろだ、医師の自由には処方させないぞ、電子化しなければ医業はさせないぞ、ITが使えない年寄りの医師は早くいなくなれ、医師の考えで自由に開業なんかさせないぞ、だなんだかんだと喧しい。こうしたすべてのfactorが本来の医師の働きをスポイルして、日本の医師、日本の医療をアポトーシス化させていることを、なぜ気づかないのか不思議だ。こうした今の日本の社会環境で、「医の心」を持つ臨床医、馬原院長のような「良医」が生まれることを期待するのは難しそうだ。
< 資料 >
1) 日本紅斑熱(日本感染症学会): https://www.kansensho.or.jp/ref/d48.html.
2) 馬原文彦:日本紅斑熱の発見と臨床疫学的研究, [ウィルスとリケッチア], モダンメディア, p4-13, 54巻2号,2007.: https://x.gd/GJVEZ.
3) 馬原文彦 日本紅斑熱の臨床所見と治療(IASR): https://x.gd/NVdNG
4) Case 169. Japanese spotted fever(38 y-o F):pathology of infectious disease: https://x.gd/B8fle
5) 特集「馬原アカリ医学研究所」広報 あなん 2013.3, p2-5.: https://x.gd/HaBxs
6) e-doctor「医の心-先輩医師に学ぶⅢ」: https://x.gd/Nk3K4